大腸の腫瘍や炎症から出血するため
大腸の炎症では下痢を起こしやすく、大腸の腫瘍が大きくなると便が通りにくくなるため
に大腸内視鏡検査が検討されます。
大腸内視鏡以外にも大腸の画像検査には、①バリウムを用いる注腸造影検査、②CTを用いたCTコロノスコピー、③カプセルを飲むことで検査が行われる大腸カプセル内視鏡があります。
長所:病変を直接観察でき、必要に応じて拡大や画像強調などの精査が可能で、さらには病変の細胞を採取して診断を確定できることが挙げられます。上記3検査で病変が見出だされた時にも診断確定に大腸内視鏡検査が行われます。画像で異常がなく、細胞で初めて診断できる疾患もあり、大腸画像検査の決定版です。
短所:個人の腸の形によって難しさが異なり、検査をする側、される側の状態に影響されること。CTコロノスコピーや大腸カプセル内視鏡に比して身体的負担が大きいこと、病変の部位や範囲の客観的評価が難しいことが挙げられます。機器や検査法の進化、医師の挿入技術の向上によって苦痛が少ない検査になってきていますし、鎮静剤で不安を和らげることも可能です。大腸内視鏡が入らない場合や病変部位と長さの評価に注腸造影検査やCTコロノグラフィーが行われることがあります。
2018年に部位別がん死亡数で大腸がんは男性の3位、女性の1位でした。大腸がんは男性の10人に1人、女性の13人に1人がかかり、男性の34人に1人、女性の45人に1人が死亡するとされています(がんの統計 ’19:[国立がん研究センター がん登録・統計])。大腸がんの罹患率は高齢化の影響にて大腸がん罹患率は年々増えており、女性では高齢化の影響を除いても増えています。
一方で診断・治療の進歩で死亡率は低下しています(高齢化の影響を排除した時)。大腸がんの病期は0からIVまで5段階がありますがIIIまでであれば5年生存率が80%を超えます(全国がんセンター協議会の生存率共同調査(2018年6月集計))。
適切な検診受診、大腸内視鏡検査での早期発見で死亡率の低下が見込める疾患です。
大腸がんの危険因子に
① 年齢(50歳以上)
② 大腸がんの家族歴
③ 高カロリー摂取および肥満
④ 過量のアルコールや喫煙
があります。
40歳を境に急激に増加すること、便潜血検査の死亡率減少への有効性が40歳以上で示されていることから大腸がん検診は40歳から開始するのが良いと考えられています。大腸がんやポリープができていないか50歳で一度大腸内視鏡検査を行う国もあります。
大腸がんやポリープは大腸全体に発生しますが、肛門に近い直腸からS状結腸にかけて60%が存在するためS状結腸までの大腸内視鏡が行われることがあり、複数の研究で死亡率減少効果が示されています。大腸内視鏡検査の大腸腫瘍に対する感度は大腸がんおよび1㎝以上の腺腫を対象とした場合は79-85%とされています(注腸造影50-77%、CTコロノグラフィー89-94%)。
40歳以上の方は大腸がん検診の受診を、危険因子がある方では大腸内視鏡検査をお勧めします(便潜血検査は逐年または隔年による検診が推奨されています)。
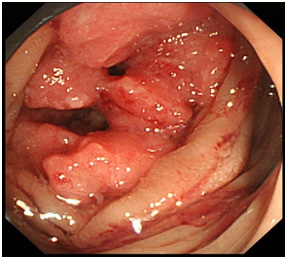
図:大腸がんによる狭窄と出血
潰瘍性大腸炎の罹患率は10万人当たり12.2、クローン病の罹患率は10万人当たり2.0で近年著しく増えています。大腸がんより若い10-30歳代で発症することが多いとされています。
炎症性腸疾患では難治性の下痢や血便、発熱や体重減少を起こし、採血などの検査では貧血や炎症所見がみられます。
炎症性腸疾患ではその原因と状態を調べるために大腸内視鏡検査が施行され、画像で病変の範囲や程度を評価するとともに組織を採取して炎症の程度と原因を評価します。
炎症性腸疾患では長期の経過で大腸がんが発生することが報告されており、治療経過の観察と評価とともに大腸がん検診目的で定期的に大腸内視鏡が行われます。
便秘や過敏性腸症候群の症状は大腸がんや炎症性腸疾患と同じで便秘・下痢・腹痛で、その診療は大腸がんや炎症性腸疾患などの器質的疾患が否定されていることが大前提です。
問診だけでは大腸がんや炎症性腸疾患を否定することができません。
まずは便潜血検査が行われ、陽性の時に大腸内視鏡が行われますが、検便検査が陰性でも症状の原因が説明できないときに大腸内視鏡が行われることがあります。
便が出にくい・出すぎる状態である便秘や過敏性腸症候群では大腸内視鏡が困難で苦痛が少なくないことが多いと報告されています。
大腸内視鏡による穿孔・出血などの発生頻度は当学会が0.012%と報告しており、おおむね1万件に1件程度とされています。大腸内視鏡検査全般に伴う死亡率は0.00082%とされています。
大腸内視鏡検査はリスクの低い検査になってきていますが、検査時に常用薬の内服調整や食事制限、大量の下剤や洗腸液の内服など検査の準備だけでも身体への負担は少なくありません。
検査の時にも腸管の運動を抑制する薬や痛みや不安を軽減する鎮静剤や鎮痛剤を用いることがあるため、体調が悪い時などは無理して検査を受けることはせず主治医と相談してください。