消化管造影検査(バリウム)と内視鏡検査の違いは何ですか?
(1)造影検査と内視鏡検査の違い(総論)
内視鏡検査と造影検査は、いずれも消化管の内腔側(粘膜面)から情報を得る方法です。表1に、胃の疾患を代表例として、消化管検査から見た病変を”粘膜側”と”粘膜より下層”に分類しました。表1の“粘膜側の所見”に示すように、潰瘍やがんなどは粘膜側の病気ですので、両検査とも異常所見を直接捉えることができ、検診および診療において高い診断的価値を発揮します。一方、“粘膜下の所見”は、粘膜側から直接観察できないため、得られる情報に限界があります。“粘膜下の所見”を補うために、先端に超音波を装備した、超音波内視鏡検査(EUS)を行う場合があります。EUSの詳細については他項に譲ります。
表1 消化管検査から見た胃病変

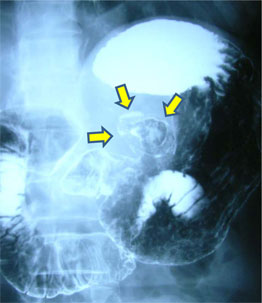
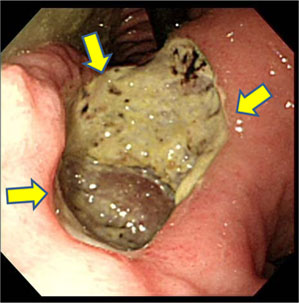
消化管の代表的な検査法である内視鏡検査と造影検査のおもな違いを、表2にまとめました。図1-Aに、深くて大きな胃潰瘍の造影写真を示します。造影検査は、消化管内に入れた造影剤を(胃透視なら経口的に、注腸造影なら経肛門的に)注入し、体を通過するレントゲン量の濃淡を反映したレントゲン写真(白~黒のモノトーン)から、粘膜側の凹凸と胃の形状を読影し診断します。しかし、消化管内に入った、造影剤(液体)や発砲剤(気体)は、重力や消化管自体の蠕動運動により流れ、刻々と変化するため、再現性は低くなります。一方、図1-Bが同じ症例の上部内視鏡写真です。内視鏡検査はスコープを挿入し、光学的に形態変化(凹凸)や色調変化(カラー)を高い再現性を持って観察できます。さらに、内視鏡検査は生検組織診断が可能なだけでなく、内視鏡治療にも応用できることを加味すると、造影検査とは比較の対象にならなくなります。しかしながら、消化管造影検査は消化管全体のバランス(形態・大きさ・位置)を把握するのに有利であり、内視鏡検査の短所を補うことができます。
表2 消化管造影と内視鏡検査の特徴と相違点

 |
 |
| 図1-A | 図1-B |
消化管の検査は、検査部位により、上部(食道・胃・十二指腸)と中部(十二指腸乳頭部から回盲弁(小腸))、下部(大腸)の三つに大別できます。上部消化管検査における検査対象部位は食道・胃・十二指腸乳頭部まであり、下部消化管検査の検査対象部位は大腸です。全長が約6mにも及ぶ中部(小腸)は、検査の難易度が高く、被検者の負担も大きかったため、一般的な検査ではありませんでした。しかしながら、近年、カプセル内視鏡やバルーン内視鏡の開発と進歩により、小腸検査が積極的に行われるようになってきました。カプセル内視鏡やバルーン内視鏡の詳細については他項に譲ります。上部および下部消化管では、造影検査と内視鏡検査においてそれぞれの長所・短所が異なりますので、詳細については次項((2)、(3))をご参照ください。
(2)上部消化管の造影検査と内視鏡検査の違い
上部消化管造影検査(胃透視検査)とは、おもに胃・十二指腸を観察するレントゲン検査です。検査はまず、造影剤と適宜、発泡剤を飲み、造影剤を体の回転により胃・十二指腸粘膜表面に付着させて、レントゲン写真を撮影します。前項(1)の図1-Aが、典型的な深く大きな胃潰瘍の造影写真です。
内視鏡検査は、前項(1)の表2に示すように造影検査と比べ、かなり有利な条件を備えています。しかしながら、造影検査と内視鏡検査の違いとして、前者が液体(造影剤)を使用するのに対して、後者は個体(スコープ)を口から喉を通す必要があるため、内視鏡検査に対する不安感や抵抗感が生じます。この問題を軽減するために、細経スコープによる経鼻内視鏡が、開発され選択肢の1つとなっています。経鼻内視鏡検査の詳細については他項に譲ります。
内視鏡検査のもう一つの問題点が偶発症です。2008年から2012年までの日本消化器内視鏡学会の統計によると、上部内視鏡検査(経口)の際起こりうる偶発症は約0.005%(検査総数10,299,643件に対し550件)と報告されています。つまり、頻度は少なく、安全性の高い検査と言えますが、10万件に5人の割合で偶発症が起こることになります。その内訳は出血、穿孔、ショックなどですが、死亡に至った例が13例報告されています。頻度としては0,00013%であり、検査100万件に1件という大変低い確率です。また、同期間の上部消化管内視鏡(経鼻)の際起こりうる偶発症は約0.024%(検査総数966,041件に対し232件)と報告されています。最も多いのは鼻出血(111件)ですが、死亡例はありませんでした。一方、造影検査による偶発症に関する正確な疫学調査は把握されていませんが、大半はバリウムの誤嚥(気管内吸引)や検査台からの転落などで、重篤なケースは極めてまれと考えられます。
本邦は、世界的に見て、胃がんの発症率・死亡率が極めて高いことが知られています。発見時の胃がんの病期(進行の程度)がその後の生命予後と密接に関連していることから、早期発見・早期治療が強く求められてきました。1次予防ががんの発症を抑えることを目的としているのに対し、2次予防とは、検診により、できるだけ早期の段階で病気を見つけ出すことを目的としています。日本の胃がん検診は、2次予防として造影検査が盛んに行われ、内視鏡検査はおもに精密検査として位置づけられ進化してきました。結果として、両検査の診断能・治療技術は世界でも最高水準に高められ、早期胃がんの5年生存率は95%以上に達しています。平成21年度消化器がん検診全国集計によると、造影検査による胃がんの発見率は0.088%で、6,093,665人中5,359人に胃がんを発見できました。この発見された胃がん症例の中には、精密検査で行う内視鏡検査により、検診の造影検査で指摘された所見とは異なる部位に発見される胃がんが相当数含まれています。つまり、造影検査は胃がんを発見するだけでなく、発症リスクの高い症例を拾い上げていると予想されます。
これまで日本では上部造影検査が胃がん検診の中核を担ってきました。しかしながら、内視鏡検診による死亡率の減少効果を示した報告(2013年および2015年Hamashimaら)をもとに、平成28年(2016年)2月、厚生労働省は「がん予防重点健康教育及びがん検診実施のための指針」において、消化管造影検査に加え内視鏡検査が胃がん検診の検査方法として認められました。現在、各自治体は上部内視鏡検査による胃がん検診の精度管理を整備しつつ、順次、内視鏡検査の導入が進んでいます。
さらに、胃がん発症リスクの高い症例の拾い上げを胃がん検診に生かすため、血清ペプシノーゲン検査とHピロリ菌抗体検査を組み合わせた、ABC検診法を取り入れている自治体があります。ABC検診法の詳細は他書に譲りますが、ABC検診の導入は、胃がん発症リスクを知ることで、消化管検査による胃がんの発見を効率化できるものと期待されます。
(3)下部消化管の造影検査と内視鏡検査の違い
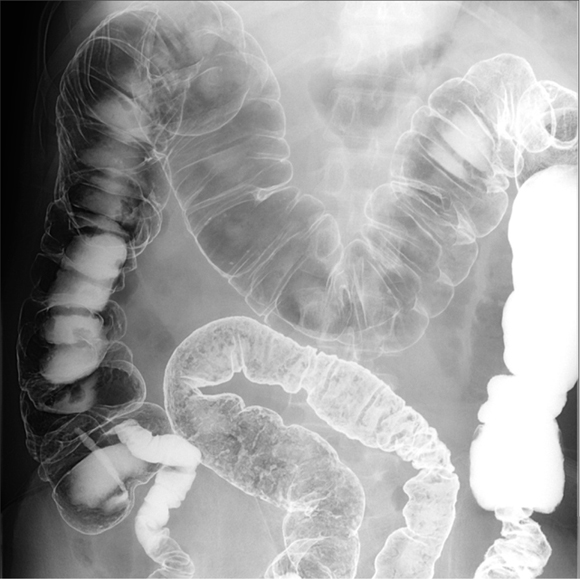
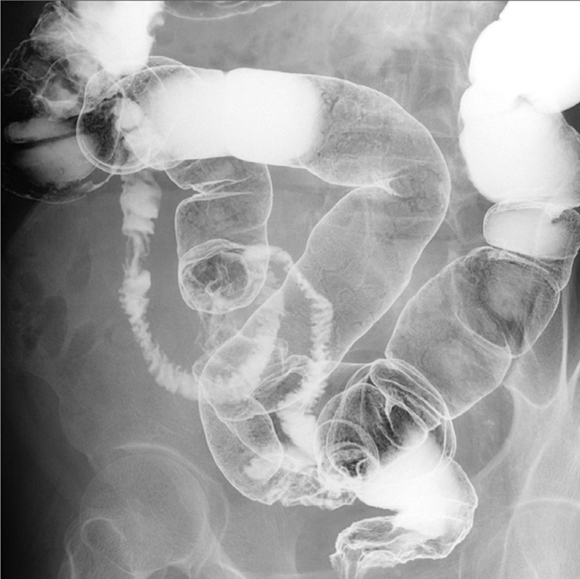
下部消化管造影検査(注腸造影)とはおもに大腸を観察するレントゲン検査です。検査はまず肛門に細い管を挿入し、造影剤(バリウム)と空気を注入します。注入したバリウムは、できるだけ大腸粘膜表面全体に付着させることができるよう、体を回転させ、その後、レントゲン写真を撮影します。図2に一般的な注腸造影写真を示します。上部消化管造影と同様、注腸造影のおもな役割は、病変を発見することや、腸の形態を把握することです。
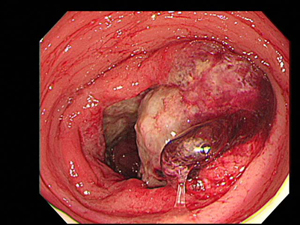
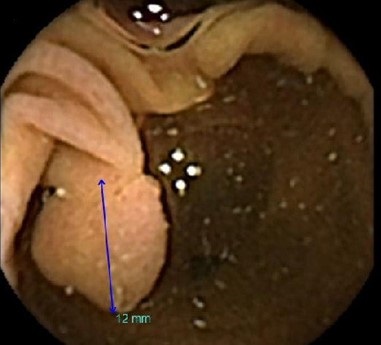
典型的な進行性大腸がんの造影写真(図3-A)と内視鏡写真(図3-B)を示します。肛門から内視鏡スコープを挿入する下部内視鏡検査は、造影検査より情報量が多く、生検診断や治療手段にもなり得ることは、上部消化管検査と同様です。
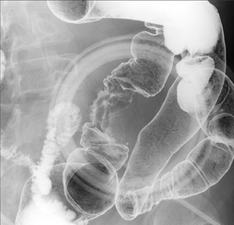
注腸造影検査の注意点は、例えば、図4に示すように、大腸がんの頻度が最も高いS状結腸などでは屈曲が強いためレントゲン撮影上、重なりやすく、見逃しやすいことにあります。加えて、生殖細胞への直接的な放射線被ばくがあることへの配慮が必要と考えられます。
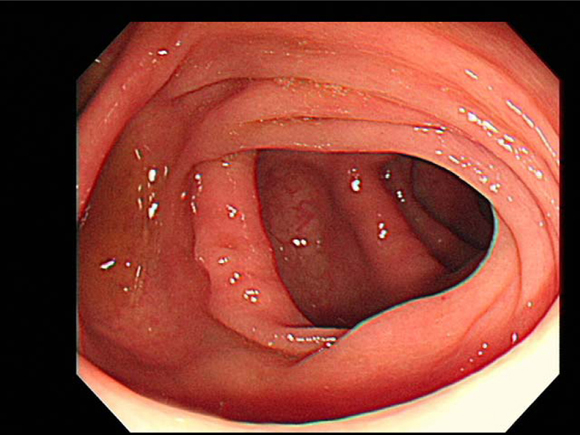
一方、下部内視鏡検査の問題点は、個人差はあるものの、腸管が長過ぎる場合や腹部手術などにより腸管が癒着している場合、検査の苦痛や危険性が増し、全大腸を観察できないことがあります。さらに、大腸は、図5に示すようなハウストラという特徴的なヒダが、病変の存在を隠すことがあるため、小さな病変を見逃すことがあります。加えて、大腸内視鏡検査および治療に伴う偶発症の発生頻度は、2008年から2012年の5年間の全国集計上、0.011%で、検査約10,000件に1件の割合になります。このように下部内視鏡検査の偶発症はまれですが、集計上、上部内視鏡検査に比べその発生頻度は高いと考えられます。
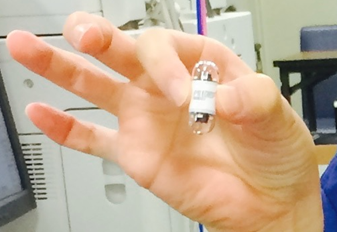
必要に応じて内視鏡検査と造影検査の両者を行うことでそれぞれの欠点をある程度補うことが可能と考えられますが、近年では、注腸造影検査の進化形として消化管造影とCT検査を組み合わせた、大腸3D-CT検査(CTコロノグラフィ)という選択肢を備えた施設もあります。さらに、健康保険の適用範囲が限られますが、カプセル大腸内視鏡検査が一般化してきています(図6-A、図6-B)。また陽電子放射断層撮影(PET)検査により、大腸ポリープやがんを含む全身のがんのスクリーニングする画像検査もあります。詳細については各専門医療機関にてご相談ください。
 |
 |
| 図6-A | 図6-B |




