2018年11月29日国際関係
寄稿:アメリカの内視鏡現場から
メモリアルスローンケタリングがんセンター消化器内科 西村誠
2018年4月末に渡米してメモリアルスローンケタリングがんセンター(MSKCC)消化器内科に入職しました西村と申します。以前JGESのホームページに掲載させて頂いた折にもご報告させて頂きましたが、世界中の沢山の方々にお世話になって渡米し、NY州の免許交付後に2018年6月から本格的に治療内視鏡の現場で働いています。渡米は2007-2009年までのカリフォルニア(UCI)でのアドバンスフェローの経験を含めると2回目になりますが、アメリカの内視鏡診療の中で日々感じていることについて日米の違いなどを中心に述べさせて頂きます。
1. 消化管診断の日米の違い
日本は消化管X線での診断学の時代から含めますと脈々と消化管に対する内視鏡診断学を培ってきました。さらに近年の拡大色素観察およびNBI拡大も学問として体系的に築き上げています。また毎月、毎週のように全国各地で開かれている研究会や症例検討会、または各病院での院内カンファに至るまで内視鏡診断学は極めて高いレベルで日本全国に普及しており、日本のレベルは間違いなく世界で突出しています。アメリカでは各社内視鏡メーカーの拡大内視鏡は販売されてはいるものの、実臨床で用いている病院はほとんどないのが現状で、用途は非常に限られています(2018年11月現在)。非拡大NBIは内視鏡に標準装備はされていますが、拡大内視鏡自体が普及していないために胃の隆起性病変でも大腸ポリープでも画像診断をおろそかにしたままで生検を行っており、日本の内視鏡医から見ると消化管診断に関しては20年前にタイムスリップした感があります。一つには文化の違いがあり、アメリカの医師は内視鏡所見を「診断」とはレポートに記載せず、あくまで「インプレッション」であり、ゴールデンスタンダードである病理診断をもって診断とするという考えが根強く残っているのがその理由かと個人的には推測しています(なので、国際学会などで「内視鏡診断は大事です」と日本人の先生が強調する意図は完全には聴衆に伝わっていないのでは、と一人心配しています)。画像「所見」をもって治療方針を決めるのではなく、病理学的診断をもってゴールデンスタンダードにするという風潮は消化管のみならず胆膵領域でも顕著で、例えばIPMNでもEUS-FNAにより嚢胞液のCEAと細胞診結果を強く求められ、増大傾向のIPMNをEUS-FNAせずに画像所見だけで報告すると外科医から何故EUS-FNAしなかったのかと(メールで)強く迫られることもあり、日米の違いをまざまざと実感しています。ちなみに以前留学した時は他科の先生方とのやり取りは電話が主でしたが現在ほぼメールに置き換わりましたので、まだNYの早い英語に完全に慣れない身としては個人的にほっとしています。
アメリカ人医師が胃の内視鏡診断に弱い(興味がない)もう一つの理由としては、胃癌の希少性にあります。胃癌はアメリカでは相対的に少なく、NIHの統計では年間26,240人がアメリカで胃癌と診断され(これは罹患数1位の乳癌の260,000人の10分の1)、全癌のほんの1.5%であるばかりか年々減少傾向であるとされており1)、癌の中では15位となっています。従って全米挙げての検診プログラムも存在しないために、消化器内科医の興味が早期胃癌に向かないのもむべなるかな、と思っています。
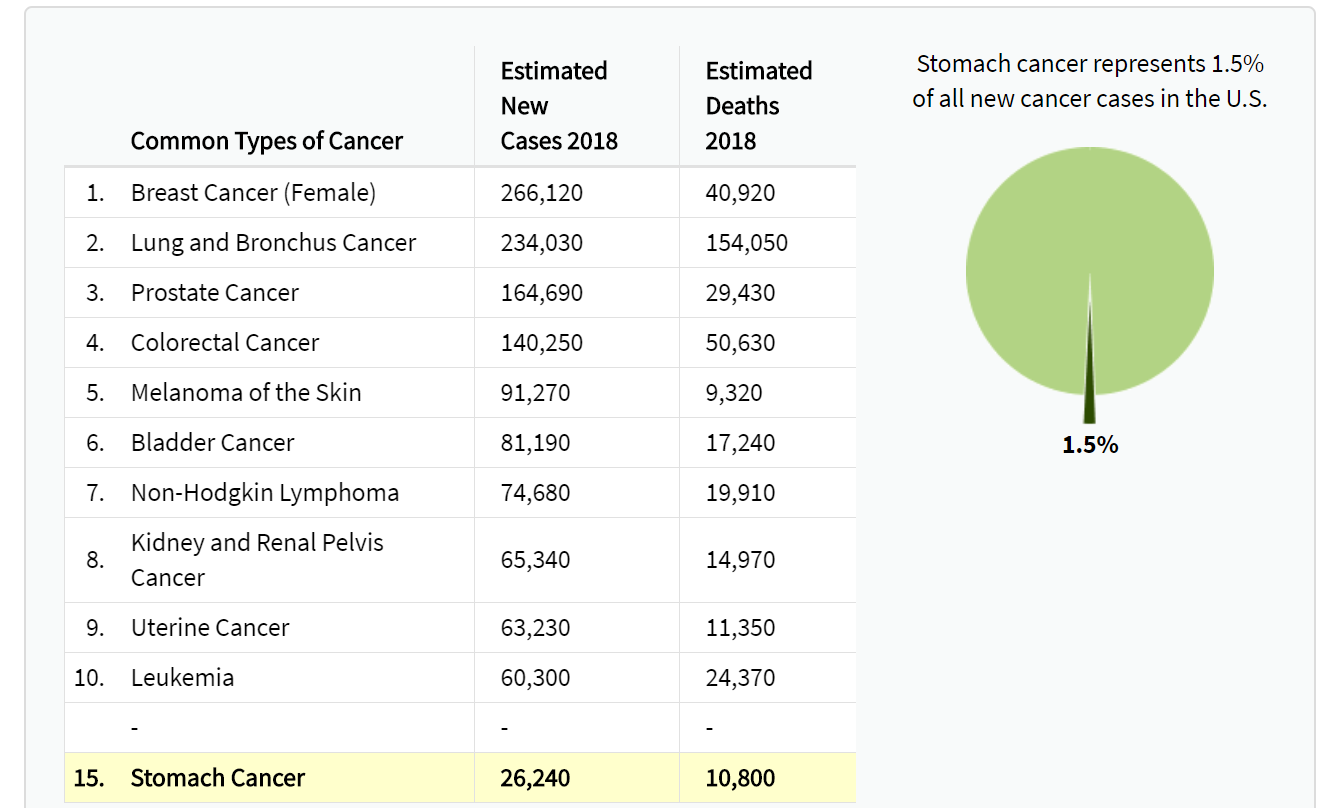
NIHのホームページより2)。アメリカでは胃癌が白血病よりも希少な癌であることが分かる。
ちなみにX線はこちらでは通過障害を確認する目的で主に施行されており、胃の二重造影は完全に日本のお家芸です。このように消化管診断学の確立および米国内での普及に関してアメリカは日本とかなりの乖離がありますし、今後アメリカで拡大内視鏡が普及し始めてたとしても、内視鏡医一人あたりの経験する胃癌症例が極めて少ないためにしばらくはこの状況は変わらないと考えられます。
ただ当院は遺伝性胃癌の毎年のサーベイランスの方が一定数おり、それで発見されて早期胃癌のESDがぼちぼちあるのが他の医療機関と異なるところです(今までに半年で行った治療内視鏡400件中ESDは29件、うち胃癌は5件でした)。特にCDH1に代表される遺伝性胃癌は内視鏡での検出率が極めて低いと報告されており3)、私も胃のランダム生検(しかも全て同じホルマリン容器に入れる)には当初驚いていましたが遺伝性胃癌に関してはfield cancerizationの観点から、「まあ、それもありかな」と理解するようになっています。さすがに自分ではやっておりませんが。
2. アメリカの卒後消化器内視鏡教育と内視鏡診断学普及の現状
こちらでは医学部卒業後、1~3年間のインターン・レジデントを終えたあとに3年間のフェローシップが行われます。フェローシップでは各プログラムの検査達成目標が決まっており、3年間で一通り上部、下部、EMRを学び、また病棟管理や抄読会を通じ消化器の基礎を叩き込まれるのが主となっています。EUS、ERCPに関してはほとんどのフェローシップではプログラムに含まれておらず、機会があればほんの少しだけEUSとERCPを味わう経験をする程度で、 大半が手っ取り早く稼げるプライベートのクリニックや民間病院に就職していきます。この場合、フェロー卒業後は上部下部をメインとする医師になります。EUS、ERCPをさらに研鑽し治療内視鏡医を目指すものや、大学やがんセンターなどのアカデミックでのアテンディング(指導医)を目指すものはさらに1年間のアドバンスフェローを経験した後に就職していきます。どの著名な病院でも消化器フェロープログラムに入るのは非常に難関で、当院では2人の枠に全米から400名の応募がありました。その中で選抜されたフェローたちは人格も頭も良いのですが、(当然ですが)何せ新米ですので消化器内視鏡は0からのスタートです。症例数は多いので3年間でかなり上達していきますが、3年間終わると専門医試験に合格して一人前で独立していく、というのはアメリカのシステミックな医学教育を顕著に表しています(日本では、消化器3年目だとまだまだこれから、という感じですが)。ただ、医学部に入学する前に4年間の大学で一般教養を学び、4年間医学部、3年間レジデント、3年間消化器フェローで、最短でも32-33歳になっており妻子を養っているフェローも多いために早く一人前になりたいのも理解できます。
日本と大きく違うのが、アカデミックセンターではレジデントとフェローが主に病棟の仕事を行うことです。病院によってはこれにホスピタリストやフィジシャンアテンダント(PA)が加わり、病棟業務を担当しています。従って消化器内科アテンディングになるとフェローに指示やメールをするのみで、内視鏡が終わったらさっさと帰れるのが特徴です(ただし一般病院は異なります)。朝は早くからカンファがあり日中も非常に多忙で時にオンコールもあるのですが、アテンディングはよほどのことがない限り家族と夕食を取りますし、夜のカンファや講演会は皆無に近いです。その代わりアテンディングはフェローの診療の全責任と、アカデミックな活動、出来ればNIHグラントの獲得を強く求められます。これも文化の違いではありますが、基本家族を非常に大事にしますので飲み会も極端に少なく、医局に遅くまでいる先生も少なく、夜7時になると自分しかいないことが結構あります(なのに、アテンディングの中には数百も論文がある医師がいたりします。いつ書いているのでしょうか...)。
消化管の内視鏡診断学は日本が突出、では何がこちらでは進んでいるのでしょうか。システム化した医療体制や産学共同、遺伝子解析の簡便性、潤沢な基礎研究費など各種ありますが、その一つは4年目のアドバンスフェロープログラムに代表される、EUS・ERCPを集中的に経験させる教育体制でしょうか。昨年度当院では年間EUSが1,289件、ERCPが2,475件ありましたが、基本的に1名のアドバンスフェローが様々なアテンディングのもとにこれらの症例を数多く施行することが出来ます。訴訟社会であるアメリカで治療内視鏡医を目標にする医師の比率は消化器内科医全体の数からみると多くはありませんがそれでも目指す若手医師が存在するのは、ERCPの診療報酬が高いために治療内視鏡医は高い収入を目指せること、また消化器内科医としてより高度な診療に興味を持ち、アカデミックポジションを追及していく医師が一定数いることなどが挙げられます。現在ESDには診療報酬はついていないのですが、胆膵だけではなく消化管治療、特にESDに興味を抱く若手医師も増えつつあり、必ずしも皆が高収入ばかりを追求しているという訳でもなさそうです(病院からは収支を求められますが)。
ちなみに、こちらでは治療内視鏡医は上部、下部、消化管ステント、PEG、EUS-FNA(CPN)、ERCP、そしてEMR、ESDまで幅広く手掛けることが求められることも多く、教育病院では消化管と胆膵に分かれていることが多い日本とはかなり様相が異なり、地方の診療所や町立病院で全般的にやっていた経験が今、非常に役に立っています。
その他、普及していることとしてはBarrett食道のラジオ波焼灼法があります。EGJ以外の食道はまるで通り過ぎるだけのところ、といわんばかりのアメリカ人医師の食道観察は日本の内視鏡医が見たら卒倒しそうですが、確かにBarrett食道の頻度から言えば食道扁平上皮癌は極めて少なく、またNYのような多種多様な人種のアメリカ人がいる街でもほとんど注目されていません。ラジオ波焼灼に代表されるようにこちらでは医療ベンチャー企業が次々にデバイスを開発し、大学を巻き込んで臨床試験を行い発売していく、という産学共同の図式が出来上がっています。そういう流れにラジオ波焼灼は非常にマッチしていると思いますし資本主義の理論で多数の医療系ベンチャーが立ち上がってくることでしょう(ただし企業との利益相反に関してはサンシャイン条項と言って開示しないことに対して厳しい罰則規定があります)。
このように、形態学を大事にする日本との最大の違いは、病理学的診断を金科玉条とする点と、ESDなどの組織回収ではなくラジオ波などの組織破壊術が進化している点に尽きます。今後ESDが本格的に全米で普及するにつれ、ESDの技術のみならず術前診断に興味を示す医師がもっと出てくるのではと考えています。
各種デバイスの現状
ほとんどESDデバイスやSTフードすらも入手できなかった10年前と違い、現在ではほとんどのナイフやフード、CO2、高周波装置が入手可能で普及しています。局注液だけは内視鏡用のヒアルロン酸がないために代用品やEMR用に開発されたEleview®を用いていますが、最近ESD用局注液が承認されましたので(ORISE®)、ESDを行う環境は(早期胃癌や食道扁平上皮癌が少ないという疾病構造以外は)日本とほぼ同様になりつつあります。とはいえ、各種ESDデバイスが比較的短期間で使用可能になったために、デバイスに合わせた高周波装置の設定に対しまだ誤解があることも確かです。現在ESDで有名なアメリカ人内視鏡医は10名前後ですが、アメリカで既に活躍中のMayo Clinicの深見悟生先生、Brigham and Women’s Hospitalの相原弘之先生を中心に、今後ESDが爆発的に普及する予感があります。
3. AI、ロボット技術の参入
ダヴィンチに関しては金額的に日本よりも遥かに安く導入できるため、アメリカでは相当数普及しています。本格的な内視鏡とのコラボはまだこれからですが、ESDで有名なアメリカ人内視鏡医は粘膜下層剥離よりも全層切除にも力を入れつつあり、ロボット手術とのコラボでさらに内視鏡治療と外科手術の境界が曖昧になっていくことと思われます。
4. その他の方面での内視鏡の展開
日本で開発されたESD、POEMですがこちらでZenker憩室の開窓術や胃排出障害に対するG-POEMなど、良性疾患に対する取り組みとして形を変えて進歩しつつあります。こちらでは人口も多くまた産学共同も盛んなために、新たなESDデバイスの開発に関係各社が現在しのぎを削っています。今後内視鏡のチャンネルを通じたデバイスのみならずオーバーザスコープのデバイスが登場しつつあり、ポストESDを見据えておくことが必要と実感しています。
5. その他
日本の内視鏡技術および医学教育のレベルは極めて高いために、地方に長くいた私でもNYの病院で何不自由なく内視鏡が通用することに対し、日本で受けた医学教育、消化器内視鏡のトレーニングのレベルの高さに今さらながら大変感謝しています。病院の体制や保険システムを含め基本的には全く別の国ですので、今後内視鏡診断やESDなどの技術も日本とは別のベクトルで発展していく可能性がありますが、長年培われた正しい日本の内視鏡診断・治療技術を少しでもアメリカのフェローたちに伝えることが出来るよう、道のりは長いですが努力していこうと思っています。
- ) Siegel R. Cancer Statistics, 2014. CA Cancer J Clin 2014; 64(1):9.
- )https://seer.cancer.gov/statfacts/html/stomach.html
- )Strong VE. Total Gastrectomy for Hereditary Diffuse Gastric Cancer at a Single Center: Postsurgical Outcomes in 41 Patients. Ann Surg. 2017 Dec;266(6) :1006-1012.








