2020年06月10日国際関係
寄稿:NYの現状と当院におけるCOVID-19対応(西村誠先生)

メモリアルスローンケタリングがんセンター
消化器内科
西村誠
NYのCOPVID-19感染拡大の流れ(時系列)
NYに激震が走ったのは3月2日、クオモNY州知事とデブラジオNY市長が共同会見し、州内で初のCOVID-19感染者を報告した時でした。それまで人々は中国や日本の報道を見ながら完全に対岸の火事でしたが、この日を境に一気に我が身となりました。ただそれでもこの時点ではアジア人を除いては誰一人マスクを付けてはおらず、WHOもマスクはエビデンスがないと言っていました(WHOは4/6にマスクについてのアドバイスを発表1)。その後3月7日、感染者76人の時点で緊急事態宣言後も感染者は爆発的に増加し、いよいよ3月22日(感染者1万人超)の夜8時を境に必要不可欠の事業所閉鎖、出勤禁止、自宅待機命令(いわゆるロックダウン)に突入しました。この時にはPPE不足や病床不足が声高に叫ばれ、医療崩壊を目前に控えた現地の医療従事者による「東京は数週後にNYのようになる」という動画が盛んに報道されました。市内のあちこちの病院に仮の遺体安置用のトラックが横付けされ、街は静まり返り完全に戦時下のような状態で、スーパーマーケットからトイレットペーパーが消えました。幸い東京はNYのようにはなりませんでしたが、NYではその後もさらに感染拡大し、一時期は一日当たり州で700名の死亡者が毎日続くなど、無作為に毎日700人ずつ殺されているような感覚を覚えました。6月5日現在、NY州の感染者は37万人、死亡者は2万4千人を超えています。当院はがん専門病院ということもあり、それでも498床のうち一時期は100人の感染患者が入院しており、うち30名がICUで挿管中という状態でした。ちなみに近隣の多くの病院では9割が感染患者という状態が継続し、医療従事者の犠牲者や自殺者も出て広く報道されました。5月中旬から急速に勢いは衰え、ようやく6月中旬からの経済活動再開が見えて来たところです。以下にNYにおけるCOVID-19感染の始まりから現在までを列記します。
2020年1月22日 ワシントンDCで米国初症例をCDCが報告。
2020年1月24日 NY州で初症例。
2020年3月2日 NY市内で初のコロナ感染者報告。
2020年3月7日 NY州非常事態宣言。NY州感染者76名。徐々に街の人々もマスクを着用し始める。アジア人ヘイト増加。
2020年3月11日 NY州感染者200名。ニューヨークの大学がオンライン授業開始。
2020年3月12日 NY州感染者325名。NY市非常事態宣言。ミュージカルや美術館閉鎖。
2020年3月13日 トランプ大統領が国家非常事態宣言。NY州でドライブスルー型のPCR検査場設置。
2020年3月14日 NY州感染者613名。NY州でCOVID-19による初の死者。
2020年3月17日 NY州感染者950名。全てのレストラン・バーで宅配以外の営業禁止。
2020年3月19日 アメリカ政府、ビザ発行停止。全世界に対する渡航中止勧告。
2020年3月22日 NY州感染者1万人超え(死者157名)。全労働者の在宅勤務義務付け。外出自粛勧告“NY Pause”。いわゆるSocial Distancingが広まる。
2020年3月30日 NY州感染者6万人越え(死者1227名)。1000床を備えた米海軍病院船がNY港に到着。セントラルパークに野営病院設置(写真1)。人工呼吸器やPPE不足が報じられる。
2020年4月5日 NY州感染者12万人越え。連邦政府より医療従事者1000名がNY州へ派遣。
2020年4月14日 入院者の純増が初のマイナス。NY州死者数毎日700名前後。
2020年4月18日 連邦政府よりNY州に150万枚のマスク送付。PPE不足の懸念は徐々に解消。
2020年4月26日 NY州死者数が一日当たり初めて400人を下回る。州で対規模な抗体検査。対象の14.9%が抗体保有と判明。
2020年5月25日 NY州の一日当たり死者数が100名を下回る。郊外のビーチやキャンプ解放。
2020年6月4日 PCR陽性率が2%にまで減少。(3月末はPCR陽性率26%)。人種差別デモ悪化。

写真1 セントラルパークに設置された野営病院と遺体安置所。
COPVID-19パンデミック後の当院の対応
メモリアルスローンケタリングがんセンター(以下MSK)では、3月上旬から一気にCOVID-19対策を進めました。PPEの配布、職員の体調管理およびPCR検査オンライン予約サイト、在宅勤務の環境整備(主にIT部署によるソフトの配布)、COVID-19に対するオンラインセミナー(集中講義)、その他職員へ対する各種サポートなど多岐に渡りますが、感染が明らかに減少に転じる5月まではほぼ毎日のように病院幹部からCOVID-19関連情報(患者数、各種院内ガイドラインなど)がメールで発表されました。また、CDCのガイドライン2が変更されるたびにがんセンターである当院なりにアレンジされて当院のガイドラインが速やかに施行されました。特にIT関連の対応は素早く、COVID-19診関連ソフトや病院WEBでの配布など極めて速やかに体制がアップグレードされたのが印象的でした。出張を含むビジネストラベルは基本的に9月1日まで暫定的に一切禁止となりました。当科ではロックダウン直後に速やかに全てのカンファがWEBに移行しました。もともとアメリカでは会議に参加できない人のための電話カンファは昔から盛んで既に遠隔会議装置は備わっていたのが、今回のパンデミックでZOOMなどを用いたWEBカンファ体制に一気に進化しました。ただ今回実感しましたが各科合同のカンファや分院勤務中のスタッフなどが参加しやすいことなどWEB会議のメリットは計り知れず、パンデミック終了後も継続していく可能性があります。
リモートワーク・遠隔診療について
MSKではCOVID-19以前から、職員が家やスマホでMSKに接続する場合は必ず病院提供のVPN経由でアクセスしており、そのために日本やヨーロッパからでも遠隔業務をすることが出来ていました。また、アテンディングはセキュリティのために極力病院無料配布のiPhoneを使用するように勧められていました。今回パンデミック後に速やかに在宅勤務に移行し、当科でもどうしても必要不可欠な内視鏡をする最低限のスタッフ以外はほぼ全員が在宅業務となりました。アメリカでは通常定年退職という慣習はないので、70歳以上のアテンディングも業務遂行可能であるかぎり普通に働いていますが、今回は高齢や妊娠中のアテンディングは内視鏡検査業務をしない選択も許可されたため、2か月以上登院していないアテンディングもいます。給与は通常通り支払われていますが、個人個人の年棒制であり今年の業績で来年度の給与が決定するため、このような事態でも不公平感はありません(アメリカでは個人個人が独立している法律事務所のような雰囲気で、実際多くの病院で自分のオフィスから出向いて病院の施設を使用させて貰って自分の患者を治療しているような体系になっています)。
スマホ、PCから院内メールやの電子カルテにアクセスする場合はPing IDという2段階認証システムを用いて本人認証を行っています3。また、電子カルテへは自宅やノートPCからEz2FactorというVPN接続でバーチャルデスクトップが立ち上がり、これを通じて電子カルテを病院にいるときと全く同様に操作することができます。遠隔操作での電子カルテでも、処方やオーダー、カルテ記載など全てのことが院内と同様に行えます。処方は患者さんの最寄りの調剤薬局にオーダーが行き、患者さんはそこで薬のピックアップが可能です。
外来に関しては、3月以降全ての外来(初診・再診)は極力オンライン診療に切り替わりました。この背景として、3月17日に米国保険省によりSNSを利用した低コストのビデオ通話ツールでのオンライン診療を容認したことが挙げられます4。2018年のアメリカ病院協会の調査では、オンライン診療設備を設けていた病院は76%だったそうですが、実際にオンライン診療を提供したことがある医師は22%だったそうです。ところがこのパンデミックではほとんど全ての医療機関が導入している印象で、少なくとも当院の各科では100%の医師がオンライン診療を行っています。
採血やX線が必要な場合は最寄りのMSKの分院で採血、X線検査を受けて主治医は自宅で閲覧可能です(CTやPET、内視鏡は本院)。オンライン診療を行うには病院提供のものと、Doximityという日本でいうところのm3.comのような医師向けの会員サイト提供のオンライン診療ソフト(写真2)を無料で使用することが可能です。COVID-19パンデミックで一番大きく変わったことの一つがこのオンライン診療への移行であり、以下オンライン診療について詳細に述べます。
写真2 Doximityオンライン診療ソフト
使用にはまずDoximityに会員や個人情報(州の医師免許番号など)を登録しておく必要があります。こちらではオンライン診療は「Telemedicine」と呼ばれ、日本と同様保険診療請求が可能です。
病院配布の本格的なオンライン診療ソフトはインストールや使用方法が複雑なのですが、これはLINEやWhatsApp電話と同様に簡単にインストールと操作が可能です。ダウンロード後数分後には使用でき、医師は自分のスマホからDoximityソフトを通じて自分のオフィスの電話番号が表示されるような設定でビデオ電話をすることが出来ます。ほとんどのアメリカ人がスマホを持っていますのでこの場合は患者サイドも簡単な操作で顔を見ながら通話することが出来、電話のみの遠隔診療よりも格段に意思の疎通が容易になります。高齢者でスマホ操作に慣れていない方や自宅電話しかない場合は電話通話のみの遠隔診療になります。ビデオのほうが電話通話のみよりもTelemedicine診療報酬が遥かに高いために病院はビデオ通話を推奨しています。また私自身も、特に初診の患者では顔が見えないので電話診療よりもビデオ通話のほうが有難いですし、郊外に住んでいる患者もわざわざマンハッタンに来院せずに済むために非常に喜ばれています。電話番号として自分のオフィスの電話番号を表示させることが出来るために外来日は自宅からビデオ診療を行っています。
・Telemedicineの実際
アメリカでは通常、医師・自分専属のNurse Practitioner (認定看護師; NP)・事務スタッフの固定体制で診療しています。パンデミック前も必ずしもいつも同席して業務を行っていたわけではなく、メール等で外来以外の時も頻繁に自分のチームの患者情報をやり取りしています。パンデミックになり外来診療は以下のように変化しました。
- 外来前準備/受診の打診;まず医師のオフィスに直接電話やメールで受診希望の連絡があり、事務スタッフがアポイントメントの日時を予定します。
- 外来前準備;事務スタッフによる前医の資料集め&電子カルテへ取り込み;ほとんどの患者が紹介ですので通常は事前に前医のデータ(内視鏡レポート、病理レポート、CT読影レポート、採血データ)を紙ベースでFAXやメールしてもらい、事務員が電子カルテへ取り込みします。
- 外来前準備;NPが足りない情報(CTやMRI画像入りのCD-ROM)などを医師に聞いて事務スタッフに取り寄せを指示します。生検病理スライドは必要に応じて前医からスライドを送って貰いMSKの病理医に読影してもらいます。
- 外来当日;現在のTelemedicine体制では、医師・NP・事務スタッフはそれぞれ在宅で勤務し、感染予防のために一堂には会さないようになっています。まずNPが予約時間前に患者に電話し、情報を集めます(外来の時点では通常は必要な資料は電子カルテへ取り込みがなされています)。その後、NPからメールで患者の既往歴や症状が報告され、次に医師がDoximityでビデオ通話します。通常の外来を同じ手順で問診、症状などを聞いていき、資料に基づいて患者へ方針を伝えます。通話終了後、NPと事務スタッフに決定した方針をメールし、(例えば2週間後に再度採血や1-3か月以内の内視鏡検査計画、など)、事務スタッフがスケジュールを見ながら日程を決定します。NPは日程が決まったら抗凝固薬の休薬指示や内視鏡前の注意、下剤の処方などを行います(NPは処方することが出来ますが医師の承認が必要です)。NPの処方を電子カルテ上で承認します。その後全ての問診・データ・患者とのディスカッション・方針などを電子カルテ記載します。最後に保険点数請求のためにどのくらいのレベルでの外来だったか(経過時間、カルテ記載内容)を決定し事務スタッフに通達し保険請求を行います。心臓・呼吸器・血液疾患がある場合には内視鏡の前日までにクリアランス(内視鏡検査のうえで問題がないかどうか各科主治医からのレター)をかかりつけの各医療機関にFAXしてもらい麻酔部門へ転送します。
・カンファ
3月以降、オンラインカンファ体制が極めて速やかに整いました。カンファは主にWebExやZOOMを用いています。ロックダウン以降、科の全員が一堂に会する場は6月上旬現在まで全くありませんし、この方式だと誰かが感染しても連鎖しないため、科全員で共倒れしないためには非常に重要と思われます。カンファの際、電子カルテ画面をシェアすることで詳細なデータや画像を目の当たりにしてディスカッションすることが出来ます。在宅で電子カルテにアクセス出来るのでホスト役の人が画面シェアのために病院に行く必要もなく、ほぼストレスなくカンファが出来ていますし抄読会も各家庭のPCでPDFを開いて参加しているために多量のプリントが必要ありません。自宅からの接続に関してはどの医師も問題ないようですが、たまにミュートしていないメンバーのアパートの騒音や子供の泣き声などが大きく響くことがあるのが難点です。当科の場合、朝7:30からのカンファはいつも遅れてきたり分院での診療のため出席しない医師もおりましたがさすがに現在、出席率は非常に高くなっており、次の会議がある場合も院内を移動せずに済むために感染収束後も場合によってはWebカンファのほうが良いのかも知れません。
・病棟業務
アメリカの病院では消化器、循環器などの専門科は自分たちでは病棟患者を持たず、病棟医(ホスピタリスト;当院では”総合内科”と呼称)が全て病棟業務を行うのが普通です。COVID-19パンデミック前の一般的なコンサルトでは、病棟医から依頼を受けてまずフェローが病棟患者を見に行きます。その後アテンディングと相談し、アテンディングとの連名で方針を決定していき病棟担当医に伝える流れになっていました。
パンデミック後はこれらの診療が変化し、フェローは必要のない限り病室へ入らずに入口から声を掛けるか、患者のスマホに電話して前述のビデオ通話ソフトなどで病状を把握していくことになりました。フェローは在宅勤務の場合でも必要のない限りは電話かビデオ通話で診療を行っています。内視鏡業務もそうですが、フェローはまだ研修中であるために感染のリスクの高い診療業務からは外されていますが、希望者は申し出ることによりICUや救急などで業務が可能で、他院のICUへボランティアに行くものもいました(5月中旬からフェローも通常業務に復帰しました)。
消化器内視鏡診療の対応
MSKではCDCガイドラインに準拠して内視鏡診療を行っています。まず、3月からの劇的な感染拡大時にアメリカ内視鏡学会(ASGE)やニューヨーク州内視鏡学会(New York Society of Gastrointestinal Endoscopy; NYSGE)が内視鏡のガイドラインを発表し5、消化管出血や胆管炎以外の不要不急の内視鏡は全て延期されました。特に3月から4月末までは当科もかなり内視鏡を制限しており、緊急の治療内視鏡(吐下血やERCPなど)に限定しておりました。内視鏡は通常はフェローとともにやっていましたが5月中旬までは最低限の内視鏡室で(通常の半分の部屋数)かつ最低限のスタッフで施行していました。感染拡大阻止のためとはいえフェローは2か月程度の在宅勤務を強いられることになってしまい、特に1年間限定のアドバンスフェローは治療内視鏡が出来ず6月末の卒業に向けストレスを抱えているようでした。
前述のASGEやNYSGEの提言に従い、緊急内視鏡以外の不要不急の症例は全て暫定的に3か月延期となりました。当科12名スタッフのうち私を含め5名がEUS-FNAやERCP、消化管ステントなど治療内視鏡を行うメンバーで、スクリーニング内視鏡はほとんど行わず、特に今の時期は緊急/準緊急内視鏡であることが多いのですがそれでも前年に比較して相当数の内視鏡件数の減少を認めました(表1、2)。これは特に病院全体の受診者の減少による他科からの緊急症例依頼数の減少が原因と思われます。COVID-19パンデミックにより3-4月で全般的に落ち込んでいますがESD、ERCPは比較的継続して行われ、5月には対前年度比で6割強の治療内視鏡件数に回復しました。さらに6月は科全体で前年度比の8割程度まで改善していますが、郊外に住んでいる患者さんの中にはマンハッタンまで来ることを拒む人もおり今後件数がどこまで回復するかは不透明です。
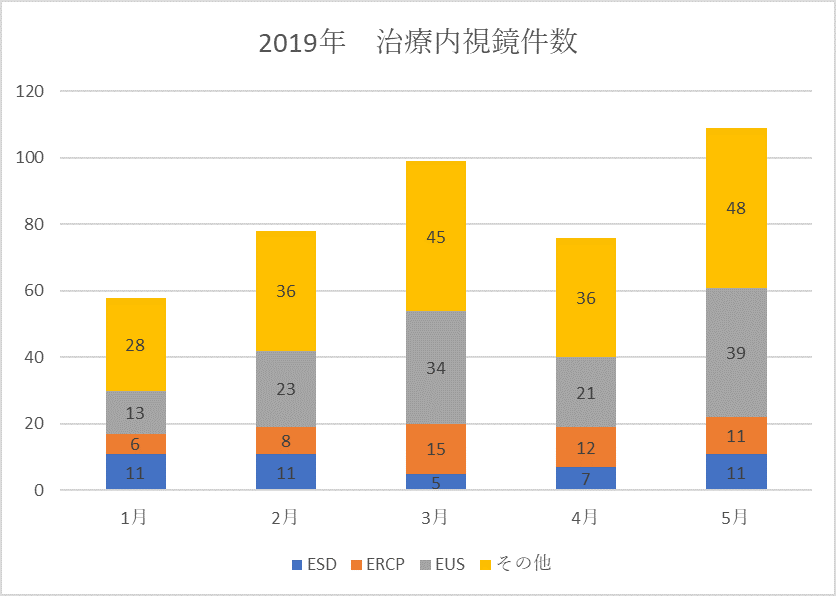
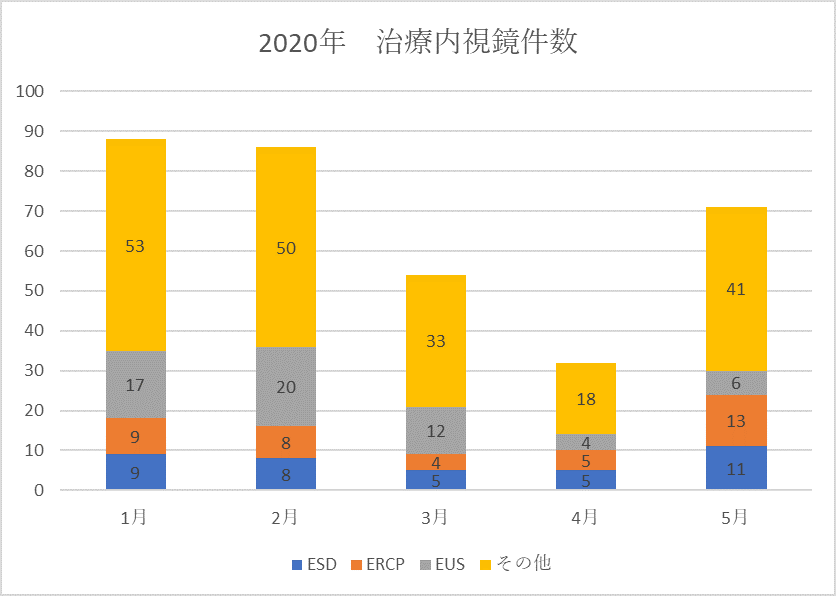
表1, 2 2019年度/2020年度の筆者の治療内視鏡件数の比較(その他;消化管出血、消化管ステント、胃瘻・腸瘻、ESD後のサーベイランス内視鏡など)
・PCR検査について
外来症例は全例で内視鏡48時間前にPCR検査を当院の検査センターで看護師により行うことになっており(どうしても来院出来ない人は前日、他州の方は地元での結果をFAXかメール)、院内検査のために5時間で結果が主治医と患者ポータルサイトに通知されます。また、入院患者は内視鏡前までにPCR検査結果が必要です。陰性の場合は予定医通り、陽性の場合は必要不可欠場合に限って内視鏡を行います。5月末から必要に応じて院内で抗体検査も可能になっています(職員は希望者が可能)。
COVID-19回復症例の場合は、5月に公表されたGuidelines for Discontinuation of Transmission-Based Precautions6に準じて対処しています。
これによると、臨床的に回復して4週間経過した患者については隔離を外すことになっています。が「Test based criteria」と「Time based criteria」に分かれており、例えば外来患者で感染歴のある場合、「Test based criteria」によると有症状例では最初の陽性検査から最低10日間経過/72時間以上の無症状/呼吸器症状の改善/一回のPCR陰性の全てが必要です。もしくは、「Time based criteria」によるとPCR陰性を必要としないために必要に応じ使い分けられています(表3、4)
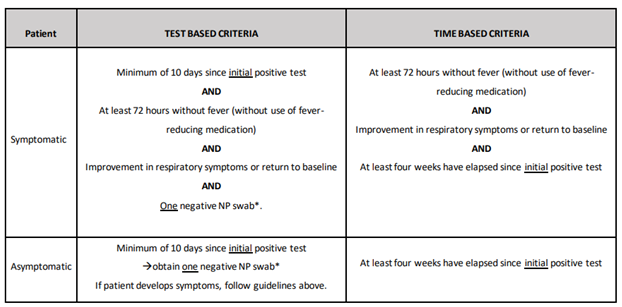
表3 外来患者におけるGuidelines for Discontinuation of Transmission-Based Precautions
同様に、入院患者における5月からの新基準も以下に示します。表からも、入院患者(すなわち有症状例)では、症状の改善などに加えて少なくとも24時間あけた2回のPCR陰性が必要です。
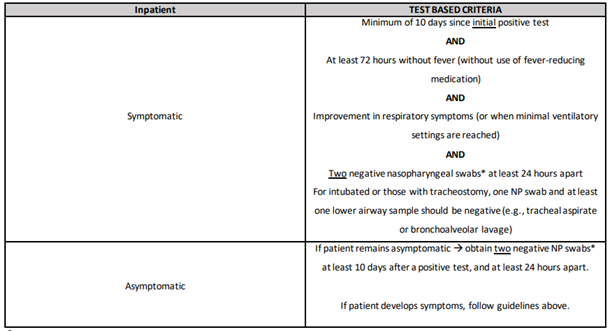
表4 入院患者におけるGuidelines for Discontinuation of Transmission-Based Precautions
緊急ではない内視鏡を行うかどうか、特に週末に緊急入院となった症例に関してCOVID-19既感染例の場合にはこの基準を基に内視鏡が計画されます。基本PCR陽性の場合は延期しますがそれでも緊急の場合には内視鏡を行います。
・Personal Protective Equipment (PPE)について
パンデミック以降、PCR検査陽性陰性に関わらず全例にフェイスシールド/ゴーグル、ガウン、およびN95マスクの上にサージカルマスクを装着して内視鏡を行っています。4月中旬にPPE不足が叫ばれましたがその後解消しています。ただN95マスクは「N95再利用ガイドライン」7に基づいて1週間毎に交換しています。
・内視鏡の実際
COVID-19パンデミック下での内視鏡の実際の流れですが、スタッフは内視鏡医1名(5月後半からフェローも参加)、看護師2名、麻酔専門看護師(Certified Registered Nurse Anesthetist; CRNA)の4~5名で行います(麻酔医は近くの控室でモニタリングを行い気管内挿管時や急変時に参加)。アメリカでは内視鏡日に同意書を取得するため、まず個室になっている内視鏡待合室で事前に同意書を取得しますが、この際も不顕性感染のリスクからPCR結果に関わらずN95とゴーグルで防御します(患者はサージカルマスク着用)。患者入室時から内視鏡スタッフはPPEで完全防御しプロポフォール鎮静にて内視鏡を開始します。挿管が必要な場合はエアロゾル感染防護の観点から麻酔科医とCRNA以外は一旦内視鏡室の外で待機します。当院では陰圧室は通常呼吸器内科が使用しているために、普通の換気の内視鏡室で検査を行っています。
患者からの他の病原微生物やCOVID感染については既報の通り上下部/ERCPいずれにおいても感染リスクがあり8,9,10、鉗子口からの飛沫も懸念されていますが、当院ではPPE着用するのみであり、内視鏡そのものや鉗子口からの飛沫対策は特に行っていません。患者に対するシールドも市販の切り込みのついた酸素マスク(写真3)を上部内視鏡(EGD、EUS)とERCPで用いており、患者を囲うようなシールドは用いていません。今のところは当院内視鏡スタッフの感染はないためにPPEの感染防御が奏功していると考えています。呼吸器内科では気管支鏡を行うためにCOVID-19感染患者の際には頭を完全に覆い、フィルター付きのファンを備えたシールドを用いていますが(写真4,5)、数が限られているため当科では用いていません。
内視鏡に用いた鉗子については通常の感染boxに破棄しており、また使用後の内視鏡についても内視鏡室内で軽く表面を洗浄後に通常通りケースでの運搬を行っています。当院では内視鏡洗浄室は地下にあるために内視鏡室の2階から直行の小荷物用エレベーターで地下に運搬して洗浄スタッフにより洗浄が行われています。洗浄に関してはASGEの報告通り、従来のガイドライン11,12に則った洗浄がなされています。
内視鏡検査終了後は院内のガイドラインに則り必ず15分間は間隔を開けており、その際に内視鏡室でレポートや準備を行うスタッフは全員N95着用のままです。特に抜管後は多くの患者がせき込むために検査後もうっかりしてN95を外さないように気を付けています。消毒は特別なものではなくCDCガイドラインに則り清掃スタッフが床を清掃します13。当院は通常時は比較的速やかに次の患者が入室するのですが、今回のCOVID-19対策で内視鏡の入れ替えは若干遅くなっている印象があります。
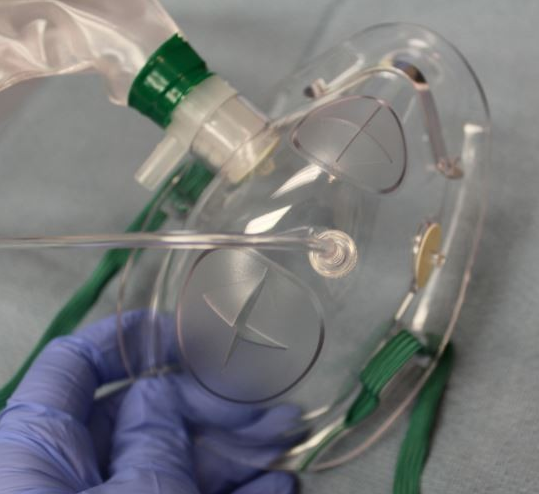
写真3 切り込み付き酸素マスク

写真4 COVID-19感染者用の完全防御PPEを装着した内視鏡看護師
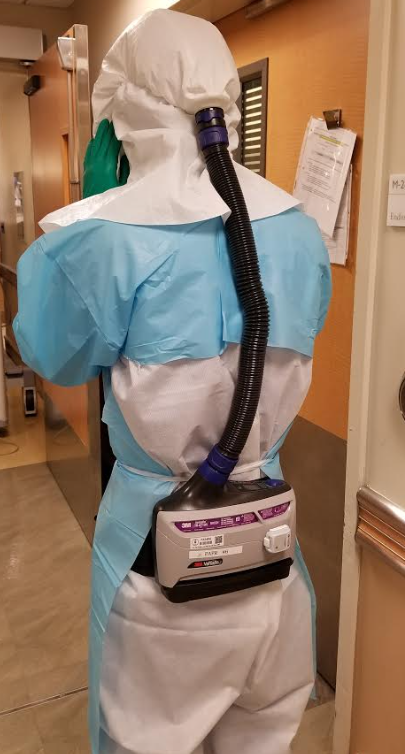
写真5 背面。送風付きのファンがついている。但しファンの音により装着中はほとんど会話が聞こえない。
職員へのサポート
通勤に対してはマンハッタン内を巡回する病院運営のシャトルバスが出ており、またやむを得ずタクシーやUberをする場合には償還できるようになっています。子育て中の職員にはシッターサービス、また経済的支援が必要な職員に対してはファンドが速やかに設立され、職員も多数寄付しています。その他、フードドネーション、リラックスラウンジ、Citiレンタルサイクル年間無料、ヨガセッション、メンタル相談窓口が設置されてハード・ソフト双方から幅広く職員への支援体制が取られています。
患者や篤志家たちからは病院に対してかなりの寄付が集まっており、たまに内視鏡室にも山のように食べ物が届くため職員のストレス解消になっています(写真6)。これらは周辺のレストラン救済になるために非常に有難く感じていますし、病院や認定非営利組織(NPO)などのアメリカ税務当局に指定された法人に対する寄付は控除になることもあり(日本のふるさと納税と同じシステム)、キリスト教的な精神やチップ文化と相まって今回のような非常事態には寄付活動が非常に盛んになる傾向にあります。また、病院周辺のレストランでも病院職員に無償でランチボックスを提供したり病院への差し入れが盛んに行われており、医療従事者はヒーローのように扱われています。

写真6 内視鏡室に大量に届いたピザ。今のところ和食はまだない。
現状と今後
新規患者の最大減少は4月6日の週であり、前年度平均の28%前後まで減少しました。その後徐々に改善し5月中旬にはCOVID以前の半数程度まで回復、さらに6月に入りさらに改善傾向です。それにつれ内視鏡件数も急激に回復しており、他の科が稼働するにつれ緊急内視鏡の依頼も急速に増加し、緊急以外の内視鏡も徐々に増えつつあります。未だにPPEで完全防御しての内視鏡ですがかなり日常の内視鏡室の忙しさが戻りつつあります。
NY市では現在大規模な抗体検査を行い抗体保有率について地区別で調査しています。それにより貧富の差が浮き彫りになり、例えば肉体労働者の多いブロンクスやクイーンズの一部地区では抗体保有率が50%を超えるなど、NY市の平均を大きく上回っています14。今後第2波やインフルエンザ時期の重複感染も声高に懸念されており、現時点ではただ単に第1波が改善しつつあるとしか言えません。ただ今回、リモートワーキングや外来のオンライン診療(telemedicine)、WebカンファやWebセミナーなどのシステムが極めて迅速に整ったことで医療機関の体制整備としては今回の経験は次の波の際には非常に役に立つことと思います。
終わりに
今回のCOVID-19パンデミックは世界を一変する出来事で、特にNYは感染拡大において期せずして世界の中心になってしまいました。一時期よりも改善したとは言え今後の第2波も懸念され、業務改善やPPE不足、また貧困地区の感染率の高さなど医学的問題のみならず社会的問題、経済的格差も大きく浮き彫りになっています15。日本と比較して保険医療制度や医療体制などいろいろ異なるアメリカですが今回の経験を機にアメリカの医療体制も変革していくと感じています。まだまだ日米ともに予断を許さない状況ですが今後このパンデミックが一刻も早く収束することを願っています。
1. file:///C:/Users/Makoto%20HP%20desktop/Downloads/WHO-2019-nCov-IPC_Masks-2020.3-eng.pdf
2. https://www.cdc.gov/coronavirus/2019-nCoV/hcp/index.html
3. https://www.pingidentity.com/en/industry/healthcare.html
4. https://www.hhs.gov/hipaa/for-professionals/special-topics/emergency-preparedness/notification-enforcement-discretion-telehealth/index.html
5. https://www.nysge.org//Files/NYSGE%20Guidelines%20for%20Endoscopy%20Units%20During%20the%20COVID-19%20Pandemic.pdf
6. https://www.cdc.gov/coronavirus/2019-ncov/hcp/disposition-hospitalized-patients.html
7. https://www.cdc.gov/niosh/topics/hcwcontrols/recommendedguidanceextuse.html
8. Gu J, Han B, Wang J. COVID-19: Gastrointestinal Manifestations and Potential Fecal-Oral Transmission. Gastroenterology. 2020;158(6):1518‐1519.
9. Xiao F, Tang M, Zheng X, Liu Y, Li X, Shan H. Evidence for Gastrointestinal Infection of SARS-CoV-2. Gastroenterology. 2020;158:1831-3 e3.
10. Mele A, Spada E, Sagliocca L, Ragni P, Tosti ME, Gallo G, et al. Risk of parenterally transmitted hepatitis following exposure to surgery or other invasive procedures: results from the hepatitis surveillance system in Italy. J Hepatol. 2001;35:284-9.
11. Repici A, Maselli R, Colombo M, et al. Coronavirus (COVID-19) outbreak: what the department of endoscopy should know [published online ahead of print, 2020 Mar 14]. Gastrointest Endosc. 2020;S0016-5107(20)30245-5.
12. ASGE Quality Assurance in Endoscopy Committee, Calderwood AH, Day LW, et al. ASGE guideline for infection control during GI endoscopy. Gastrointest Endosc. 2018;87(5):1167‐1179.
13. https://www.cdc.gov/coronavirus/2019-ncov/community/disinfecting-building-facility.html
14. https://www1.nyc.gov/site/doh/covid/covid-19-data.page
15. Richardson S, Hirsch JS, Narasimhan M, Crawford JM, McGinn T, Davidson KW, et al. Presenting Characteristics, Comorbidities, and Outcomes Among 5700 Patients Hospitalized With COVID-19 in the New York City Area. Jama. 2020;323:2052-9.
関連記事
寄稿:新型コロナウイルスパンデミックにおける当院の対応(相原弘之先生)
寄稿:Covid-19に関する英国(当院)の現状報告(鈴木典子先生)
寄稿:新型コロナウイルスに関する米国アリゾナ州Mayo Clinicの現状報告(深見悟生先生)








